Interview
„Das Spike-Protein kann sehr lange in den Hirnhäuten verbleiben“
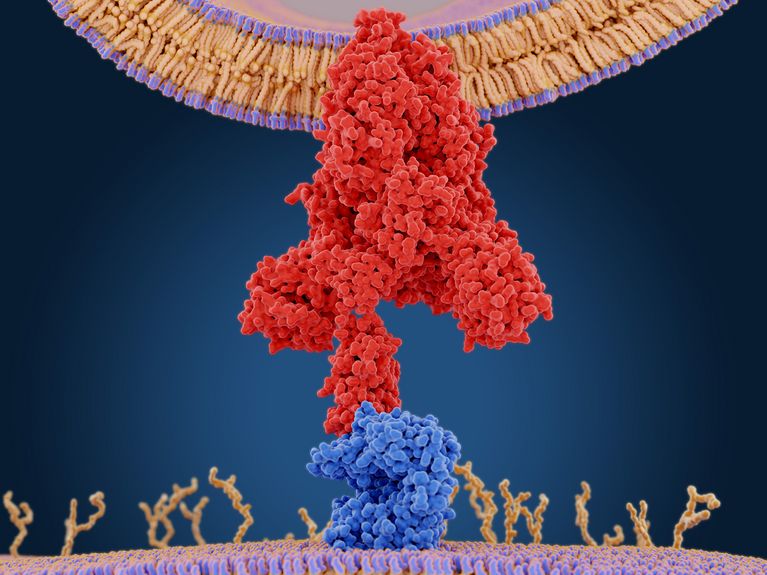
Das Spike-Protein des Coronavirus (rot) ermöglicht das Eindringen des Virus in menschliche Zellen und lagert sich bis zu vier Jahre nach Infektion im Gehirn ab. Bild: Juan Gaertner/Shutterstock
Eine neue Studie zeigt, dass das Spike-Protein des Erregers der Coronapandemie SARS-CoV-2 offenbar sehr lange nach einer Infektion noch in den Hirnhäuten und im Knochenmark des Schädels zu finden ist. Die Forscher hoffen, damit einen neuen Ansatz für die Therapie von Long-COVID gefunden zu haben.
Markus Elsner ist stellvertretender Direktor des Institute for intelligent Biotechnologies (iBio) von Helmholtz München und Mitautor der neuen Publikation über das Spike-Protein.
Herr Elsner, Sie haben mit Kolleginnen und Kollegen erstmals zeigen können, dass das Spike-Protein von SARS-CoV-2 lange nach einer Infektion in den Hirnhäuten und im Knochenmark des Schädels verbleibt. Wie ist Ihnen das gelungen?
Unsere Gruppe, geleitet von Ali Ertürk, hat eine Methode entwickelt, wie man biologisches Gewebe transparent machen kann. Wir können das Gewebe einer toten Maus so durchsichtig machen, dass man durch sie hindurch eine Zeitung lesen könnte. Wenn man dann bestimmte Proteine mit Floureszensfarbstoffen wieder sichtbar macht, kann man mit modernen Mikroskopietechniken sehen, wo sie vorkommen. Das haben mit dem Spike-Protein getan. Und man kann es sogar quantifizieren, das heißt, wir können unterscheiden, ob es nur sporadisch oder in größeren Mengen vorhanden ist. An lebenden Menschen oder auch lebenden Mäusen funktioniert die Methode leider noch nicht. Wir haben daher vor allem mit Mäusen gearbeitet, aber auch mit einigen menschlichen Proben, die nach dem Tod gewonnen wurden. Diese Menschen haben ihren Körper der Wissenschaft zur Verfügung gestellt. Ob Mensch oder Maus, wir konnten in den meisten Fällen das Spike-Protein im Knochenmark des Schädels und in den Hirnhäuten nachweisen, und oft auch im Gehirn selbst, wenn auch in deutlich geringeren Mengen.
Welchen Schaden kann das Spike-Protein dort anrichten?
Dazu muss noch weiter geforscht werden. Was wir bereits zeigen konnten ist, dass es Probleme hervorrufen kann: Als wir Mäusen nur das Spike-Protein – also nicht das gesamte Virus – injizierten, haben wir negative Auswirkungen beobachtet. Die Regeneration des Gehirns nach einem Schädel-Hirn-Trauma etwa brauchte deutlich länger. Und nach einem Schlaganfall haben die Tiere länger neurologische Defizite. Sie reagierten deutlich weniger, wenn man ihre Barthaare kitzelte, als Mäuse, die vor ihrem Schlaganfall kein Spike-Protein bekommen hatten. Und beim Menschen konnten wir sehen, dass sich die Regulation gewisser Eiweiße ändert. Zum Beispiel derart, dass Entzündungsprozesse in den Vordergrund treten, die eher zu Defekten führen können.
Kann das Spike-Protein im Gehirn eine Erklärung für die Long-COVID-Symptome sein?
Noch kann man das so nicht sicher sagen, aber es könnte in diese Richtung gehen. Interessanterweise gibt es bei COVID-19-Infektionen auch Ähnlichkeiten zur Alzheimer-Erkrankung in Bezug auf die Veränderung einzelner Eiweiße. Das heißt natürlich nicht, dass das Covid-19 Alzheimer auslöst. Es zeigt aber, dass sich Prozesse im und um das Gehirn herum ändern, die wir auch in anderen neurologischen Krankheiten in Verbindung stehen. Dass dabei das Spike-Protein dabei eine tragende Rolle spielt, ist noch nicht bewiesen. Auch bei Long Covid könnte das in Hirnhäuten und Knochenmark des Schädels verbleibende Spike-Protein allerdings eine wesentliche Rolle spielen. Das ist alles noch nicht belegt, aber unsere Daten deuten darauf hin.
Gibt es Erkenntnisse darüber, unter welchen Bedingungen sich das Spike-Protein in eher größeren Mengen oder nur wenig im Gehirn ablagert?
Wir wissen zumindest: Eine Impfung schützt signifikant vor den Ablagerungen des Spike-Proteins in Hirnhäuten und Hirnmark, zumindest in Mäusen, aber sehr wahrscheinlich auch beim Menschen. Das erklärt sich so, dass eine Infektion bei einer geimpften Person in der Regel harmloser und kürzer verläuft als bei einer oder einer ungeimpften Person. Vermutlich gilt: je stärker und länger die Erkrankungsphase, desto größer die Wahrscheinlichkeit, dass sich größere Mengen an Spike-Proteinen in den genannten Hirnbereichen ablagern.
Nun haben die meisten Menschen schon eine Infektion gehabt. Gibt es im Nachhinein Möglichkeiten, um das Spike-Protein wieder zu entfernen?
Dr. Markus Elsner, Bild: Markus Elsner
Im Moment gibt es noch keine etablierte Möglichkeit, um etwas gegen die abgelagerten Spike-Proteine zu tun. Aber es gibt immerhin mögliche Ansatzpunkte: Es ist zum Beispiel bekannt, dass das Spike-Protein unter anderem über einen speziellen Rezeptor in den menschlichen Zellen wirkt, den ACE2-Rezeptor. Mit dieser Bindung könnten vielleicht spezielle Wirkstoffe konkurrieren, etwa ein Antikörper, der an den Rezeptor bindet und ihn so blockiert. Aber das ist alles noch Zukunftsmusik. Auch wissen wir nicht, ob die langanhaltenden Wirkungen des Spikeproteins auch noch von der anfänglichen Bindung an ACE2 abhängen, oder ob es noch weiter Prozesse gibt, die für die längerfristigen Wirkungen verantwortlich sind. Das erforschen wir gerade.
Wenn solche therapeutischen Ansätze einmal entwickelt werden sollten, wäre es natürlich auch wichtig, überhaupt diejenigen Menschen zu finden, bei denen viel Spike-Protein in den Hirnhäuten und im Gehirn selbst lagert. Gibt es Möglichkeiten, um das Spike-Protein in den Hirnhäuten und im Knochenmark des Schädels bei lebenden Patient:innen zu bestimmen?
Auch hier können sicher Wege gefunden werden. Gruppen in den USA haben das Spike-Protein zum Beispiel noch ein Jahr nach der Infektion im Blut und in Immunzellen nachgewiesen. Da wird es sicher Fortschritte und weitere Forschungsanstrengungen geben, das Spike-Protein ist schließlich ein hochinteressanter Biomarker. Wir haben untersucht, ob sich Spike Protein in der Gehirn-Rückenmark-Flüssigkeit nachweisen lässt, allerdings ohne Erfolg. Wir konnten in Patienten mit Long-Covid allerdings zeigen, das Marker für Entzündungen im Gehirn und für Neurodegenration erhöht sind, was vielleicht auch mit den beobachteten Symptomen zusammenhängt.
Bei COVID-19 kann sich das Spike-Protein in den Hirnhäuten und im Knochenmark ablagern. Gibt es womöglich andere Virusinfektionen, die auch zu langfristigen Ablagerungen führen, dann natürlich von anderen Proteinen?
Es ist gut möglich, dass es so etwas gibt, das ist ein hochspannendes Feld. Dass ein Virus kommt, krank macht, vom Immunsystem besiegt wird und dann alle Symptome wieder komplett verschwinden – dies trifft sicher nicht für alle Viren zu. Andere Viren hinterlassen durchaus Spuren im Körper, die teilweise auch Auswirkungen auf die Gesundheit haben können, dafür gibt es ja genug klinische Hinweise, man nehme nur Herpes-Viren oder auch das chronische Erschöpfungssyndrom, das wahrscheinlich durch Virusinfektionen ausgelöst wird. Auch Multiple-Sklerose wurde mit einer viralen Infektion in Verbindung gebracht. Übrigens wurde evolutionär auch ein großer Teil des Immunsystems durch Impulse von Viren zu dem, was es heute ist. Der Mensch und die Viren, das gehört irgendwie auch zusammen. Trotzdem gehört das Spike-Protein natürlich nicht in die Hirnhäute und ins Knochenmark. Dass wir es entdeckt haben, ist deshalb – und jetzt blicke ich optimistisch in die Zukunft – eben auch ein möglicher Ansatzpunkt für neue Therapiemöglichkeiten, eventuell insbesondere für Long Covid.
Originalpublikation:
Rong, Mai, Ebert, Kapoor et al., 2024: Persistence of spike protein at the skull-meninges-brain axis may contribute to the neurological sequelae of COVID-19. Cell Host & Microbe. DOI: 10.1016/j.chom.2024.11.007
Leser:innenkommentare